شماره های پیشین نشریه
انواع افت شنوایی و راه های پیشگیری از آن در محیط کار
مقدمه:
فیزیولوژی سیستم شنوایی:
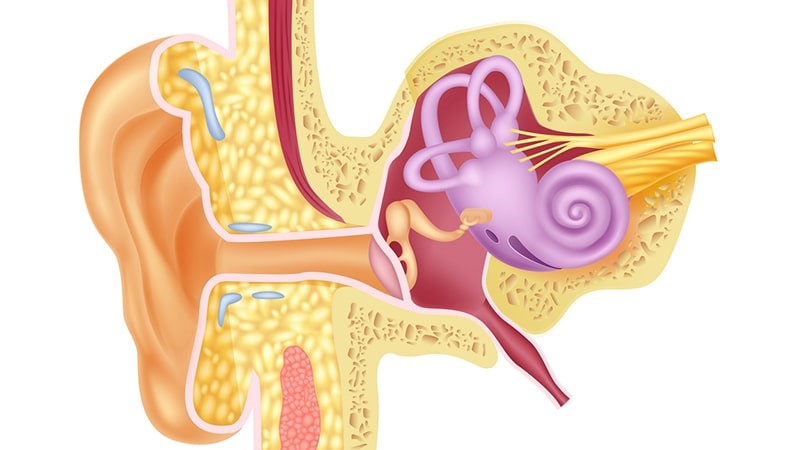
گوش خارجی
- گوش خارجی شامل لاله و کانال گوش می باشد.
- وظیفه انتقال صوت از خارج به سمت گوش میانی را به عهده دارد.
- گاهی اوقات تجمع جرم یا عفونت های باکتریال و قارچی در کانال موجب مسدود شدن آن و ایجاد کم شنوایی موقت می گردد. همچنین در برخی کودکان کانال گوش مسدود مي باشد و احتمالاً لاله تشکیل نمی گردد. این نیز به نوبه خود ایجاد کم شنوایی انتقالی را موجب می گردد.
گوش میانی
-
محتویات گوش میانی:
-
استخوانچه های گوش میانی:
-
زنجیره ی استخوانچه ای:
1- بخش استخوانی 1/3 ( به سمت گوش میانی)
2- بخش غضروفی 2/3 (متمایل به نازوفارنکس)
گوش داخلی
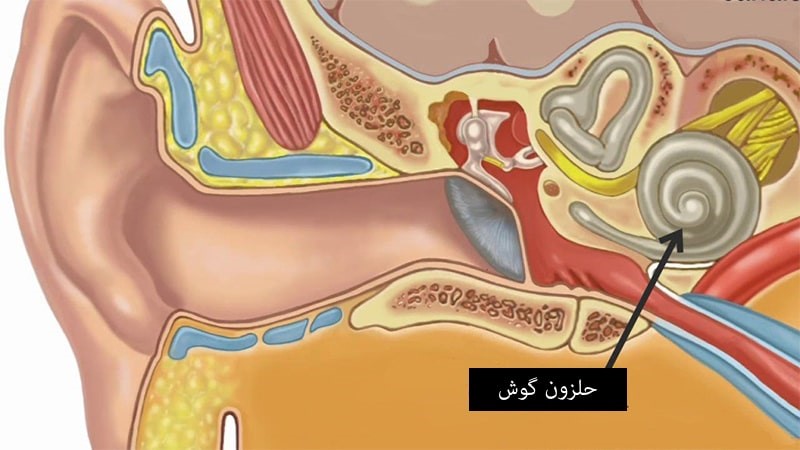
مکانیسم شنوایی:
- تفاوت بين صوت (Sound) و سروصدا(Noise) ذهنی است. صوت معمولا" به چيزهايی كه خوشايند (موسيقی) ويا مفيد(گفتگو) باشد تلقی می شود، در حاليكه سروصدا به چيزهای ناخواسته، نامطلوب و ناخوشايند مانند صدای برش چوب و فلز، دستگاه تراش و ريسندگی و بافندگی و... گفته می شود.
- طول موج يك صوت عبارت است از مسافت طی شده در يك سيكل كامل (با علامت لاندا وبر حسب متر بیان می گردد)
- دوره تناوب : مدت زمانی كه لازم است تا يك پريود و نوسان كامل انجام شود. ( با علامت T و بر حسب ثانیه بیان می گردد)
- فركانس: صوت عبارت از تعداد نوسانات كامل در واحد زمان می باشد. (با علامت F و بر حسب هرتز بیان می گردد)
فرکانس تا 512 هرتز بم، 512 تا 2048 هرتز متوسط و بیش از 2048 هرتز را زیر می نامند.
محدوده شنوایی انسان:
افت شنوایی و انواع آن:
1- افت شنوایی انتقالی
2- افت شنوایی حسی عصبی
3- افت شنوایی مختلط
• افت انتقالی:
• افت شنوایی حسی- عصبی:
کمشنوایی حسی عصبی مادرزاد:
اختلالات ژنتیکی علت نیمی از کمشنواییهای مادرزاد یا با شروع زودرساند. اغلب این اختلالات از نوع اتوزوم مغلوباند (مقدار کمی هم اتوزوم غالب).
کمشنوایی پس از تولد:
ابتلا به سرخک یا مننژیت از علل مهم بروز کمشنوایی در کودکان است. مخملک نیز از جمله بیماریهای مسبب کمشنوایی می باشد.
افت شنوایی ناشی از نویز:
نویزها بر دو نوعاند:
انفجاری که با صدای ناگهانی و بسیار شدید سبب میشود فرد به مدتی بسیار کوتاه در معرض نویز بسیار بلند قرار گیرد (ضربه صوتی) و کمشنوایی موقت (TTS) پیدا کند و یا نویزهایی با شدت کمتر اما تداوم بیشتر که کمشنوایی ناشی از نویز (NIHL) ایجاد میکند. ضربات صوتی ممکن است یکطرفه یا دوطرفه باشند اما کمشنوایی ناشی از نویز غالبا دوطرفه است.
پیرگوشی:
با افزایش سن غالبا شنوایی نیز دچار اختلال می شود. 40 درصد افراد بالای 75 سال دچار پیرگوشیاند. برخی از تغییرات حلزون در پیرگوشی شبیه کمشنوایی ناشی از نویز است. در واقع پیرگوشی کمشنوایی حسی عصبی است که در افراد سالمند دیده میشود و هیچ علت خاصی هم غیر از سالمندی ندارد (تغییرات دژنراسیون راههای عصبی شنوایی به ویژه در حلزون). شروع بسیار تدریجی دارد. غالبا دو طرفه و فرکانس زیر است. وزوز هم وجود دارد و اثرات بسیار سوئی بر توانایی ارتباطی سالمند برجا میگذارد.
ضربات سر:
ممکن است شکسته شدن عرضی استخوان گیجگاهی سبب ایجاد کمشنوایی حسی عصبی شود. کمشنوایی معمولا شدید بوده و گاه ناشنوایی کامل (Total Deaf) ایجاد میشود. ممکن است گاهی عصب صوتی هم آسیب ببیند. بعضی اوقات نیز گوش میانی هم مشکل پیدا کرده یا عصب شنوایی هم آسیب میبیند و الگوی کمشنوایی پیچیدهتر میگردد.
بیماری مینیر (هیدروپس اندولنفاویک):
ترکیبی از کمشنوایی حسی عصبی، وزوز و سرگیجه را به همراه دارد. علائم به صورت دورهای و زودگذر بروز میکنند. همراه با سرگیجه و تهوع نیز دیده می شود. غالبا کمشنوایی یکطرفه، ادیوگرام صاف یا کمشنوایی فرکانس بم و پیشرونده است. دارو درمانی برای رفع سرگیجه، رژیم غذایی (بدون نمک، همراه با مایعات) و گاه جراحی برای درمان میتواند مفید واقع شود.
افت شنوایی غیرارگانیک:
افت شنوایی غیرارگانیک کمشنوایی است که علت عضوی ندارد. اصطلاحات دیگری هم برای آن به کار میرود مانند کمشنوایی کاذب، کمشنوایی عملکردی، تمارض (malingering) و ناشنوایی روانتنی. در همه این حالتها، فرد وجود کمشنوایی را اظهار میدارد اما در آزمایشها آستانه های طبیعی به دست میآید. علت آن اختلالات روانی، به دست آوردن موقعیت بهتر، جلب توجه یا گرفتن پاداش میتواند باشد. آزمونهای ویژهای برای این نوع کمشنوایی وجود دارد.
اتوتوکسیسیتی:
تعداد زیادی از داروها شناخته شده اند که باعث آسیب به گوش به همراه اختلال عملکرد شنوایی و تعادل می شوند. به طور کلی این داروها را می توان به گروه های مشخصی طبقه بندی کرد که عبارتند از:
تومورها:
80 درصد تومورهایی که در زاویه ی پلی- مخچه ای به وجود می آیند نوروم اکوستیک (تومور عصب 8) هستند. این تومور از سلول های شوآن که مانند یک غلاف، عصب 8 را احاطه کرده اند و نه از خود عصب، منشأ می گیرند. گاهی ممکن است یک بیمار به علت فشار وارده به ساقه ی مغز دچار هیدروسفالی شود. درمان معمول نوروم آکوستیک عمل جراحی است.
• افت شنوایی مختلط Mixed:
مجموعه ای از مشکلات گوش میانی و داخلی با هم را افت شنوایی مختلط می نامند.
تقسیم بندی میزان افت شنوایی ها بر اساس ایجاد مشکلات ارتباطی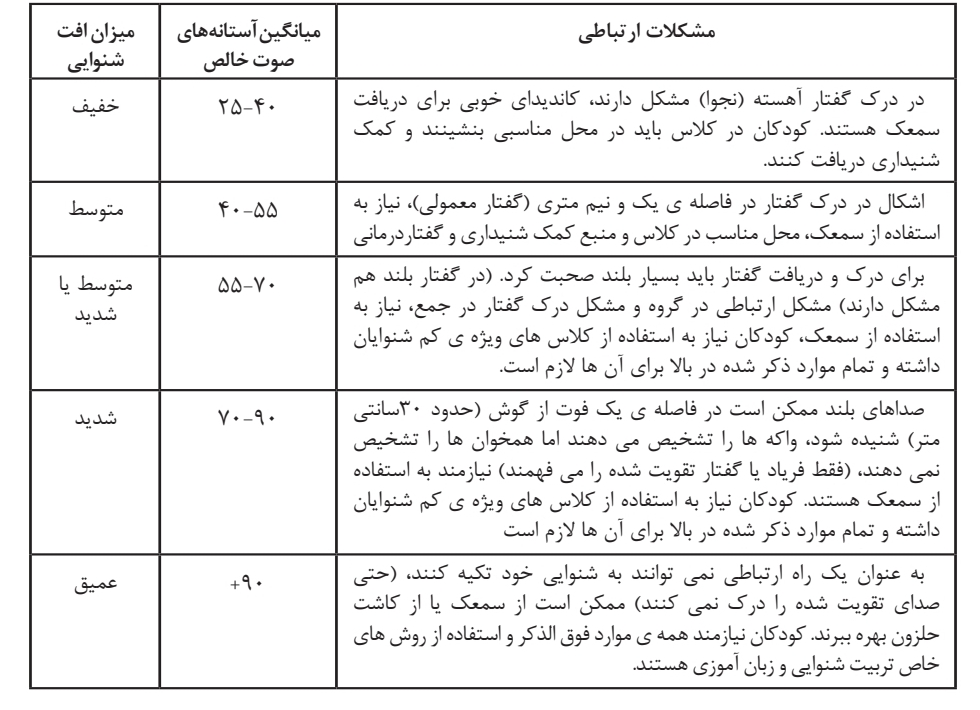
طبقه بندی ضایعات ناشی از صدا:
الف) پوشش (Masking):
به مدت اعشاری از ثانیه رخ می دهد و به نظر می رسد که حاصل مرحله ی تحریک ناپذیری عصب شنوایی باشد.
ب) تغییر موقت معمولی آستانه (Temporary Threshold Shift):
T.T.S معمولی بین دو دقیقه تا 16 ساعت طول می کشد. عارضه در تحریک با اصوات شدید تر از 70 تا 75 دسی بل رخ می دهد و با افزایش شدت به طور خطی با آن همراهی می کند.
ج) تغییر موقت طولانی آستانه:
در صورتی که تغییر آستانه به 40 دسی بل یا بیشتر برسد بازگشت طی 16 ساعت بعد هم کامل نخواهد بود و بازگشت کامل شنوایی ممکن است چند روز به طول انجامد.
د) تغییر دایمی آستانه (Permanent Threshold Shift):
در این حالت صوت به مدت و شدت کافی بر شنوایی اثر کرده است و بازگشت شنوایی رخ نخواهد داد و کم شنوایی از نوع حسی-عصبی بوده و بر حسب مورد در آن رکروتمان و وزوز موجود است. مشخصات کم شنوایی دایمی ناشی از نویز :
آزمون های شنوایی:
روش سنجش شنوايي از راه هوا:
تقسيم بندي درجه شنوايي براساس مقدار افت شنوايي
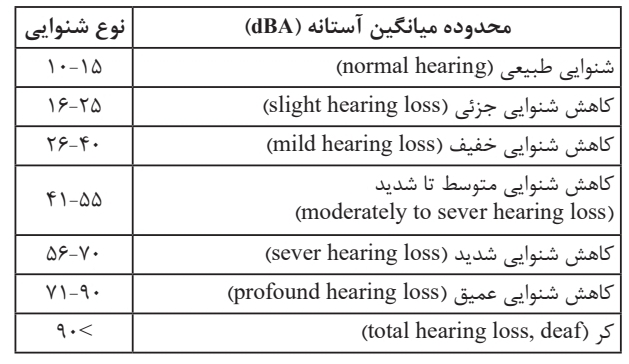
نوع شنوايي بر حسب محدوده ميانگين آستانه طبق استاندارد ANSI و آكادمي گوش و حلق و بيني آمريكا (۶۵) محدوده زير براي فركانسهاي ۵۰۰ تا ۲۰۰۰ هرتز معرفي شده است.
ادیومتری گفتاریSpeech Audiometry:
تست های دیاپازون:
تست وبر Weber test:
تست رینه Rinne test:
اديومتري امپدانس Impedance Audiometry:
تمپانومتري Trmpanometry:
رفلكس اكوسيتك Acoustic Reflex:
ادیومتری پاسخ های برانگیخته شنیداری ساقه مغز (ABR) Auditory Brainstem Response:
گسیل های بر انگیخته صوتی گوش (OAE):
برنامه حفاظت از شنوایی:
مرحله اول (آموزش و انگیزش):
آموزش، اولین و مهمترین مرحله در برنامه های حفاظت شنوایی است. زیرا هم کارکنان و هم اعضاء تیم HCP و هم کارفرما تا زمانی که از اهداف اصلی اجرای این برنامه ها و سودمندی های آن آگاهی و درک صحیحی نداشته باشند به طور فعال در برنامه های حفاظت شنوایی مشارکت نخواهند کرد. برنامه های آموزشی باید قبل از پایش و اندازه گیری صدا و اجرای اقدامات کنترلی شروع شوند تا تغییرات اصلاحی بیشتر مورد پذیرش واقع شوند. موفقیت در استفاده مناسب از وسایل حفاظت شنوایی و مشارکت در انجام ادیومتری های دوره ای تا حد زیادی به آموزش کارکنان بستگی دارد. برای موفقیت در برنامه حفاظت شنوایی، آموزش باید مداوم و مستمر باشد نه اینکه فقط به صورت سالیانه انجام شود و بهتر است آموزش در هر فرصتی که ایجاد می شود ادامه یابد .
مرحله دوم (پایش صدا):
این مرحله باهدف تعیین مجاز و یا غیر مجاز بودن صدا انجام شده و سپس شدت صدای موجود با حدود آستانه مقایسه شده و درنتیجه واحدها، ایستگاهها و کارکنان در معرض خطر شناسایی می شوند.
مرحله سوم (کنترل های مهندسی و اداری):
در محيط هايی كه شدت صوت از dB90 تجاوز می كند مؤثرترين و مهمترين روش كنترل در برنامه حفاظت شنوايی، رعايت اصول كنترل مهندسی يعنی كاهش صدا در منبع توليد است. برای طراحی كنترل های مهندسی از اطلاعات جمع آوری شده در طی بررسی صدا استفاده می شود. مهمترين راهكارهای پيشنهادی توسط طراحان مهندسی عبارتند از :
مرحله چهارم (استفاده از وسایل حفاظت شنوایی):
در موارد متعددی کنترل مهندسی و اداری در محیط کار به دلایل مختلف به راحتی امکان پذیر نمی باشد و این شرایط استفاده از وسایل حفاظت شنوایی بهترین گزینه جایگزین برای پیشگیری از بروز موارد کاهش شنوایی ناشی از صوت می باشد.
شما عزیزان می توانید برای دانلود رایگان فایل کلیک کنید.

 کفش نظامی
کفش نظامی
 کفش ایمنی
کفش ایمنی
 تجهیزات فردی
تجهیزات فردی
 کفش اداری
کفش اداری
 کفش کوهنوردی
کفش کوهنوردی
 محصول سفارشی
محصول سفارشی